妊娠期发现附件包块的几率为2-5%,但持续存在的约为0.7-1.4%。大多数无症状,在产科超声检查时偶然发现。黄体囊肿来自优势卵泡排卵后,直径一般3-5cm。受孕后黄体受HCG刺激持续分泌孕激素直到早孕期末胎盘形成。超过90%的功能性囊肿在妊娠期吸收消失。如果增大会导致并发症的发生,仅有2-5%的附件区包块为恶性。
1.检查
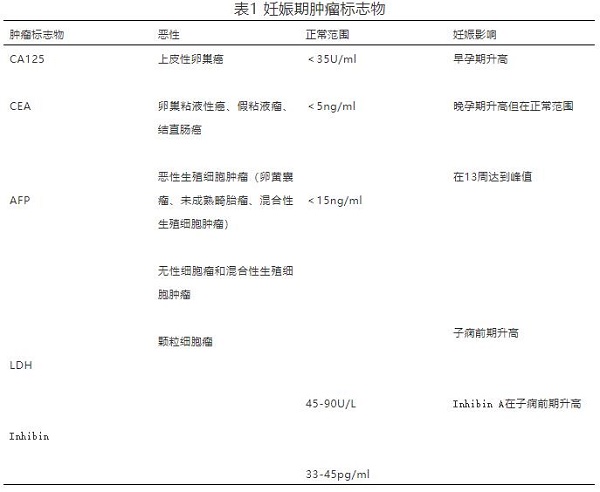
一般采用超声检查,特殊病例可辅助MRI检查。如表现为多囊、分隔、囊实性、乳头状突起或边界不清,恶性几率为9%,单纯囊肿仅有1%为恶性。妊娠期肿瘤标志物必须慎重解读。见表1
2.处理
妊娠合并附件区包块处理流程见图1.
有症状的以及不能排除恶性可能的附件包块应考虑手术切除。
中孕期(15-20周)是最佳手术干预时期。此时自发性流产机会较低;远离有生机儿阶段;避免对黄体功能干扰;同时也可以允许一些生理性囊肿吸收。尽可能采用微创手术。
目前并没有根据包块大小进行干预的共识。ACOG认为在普通人群中包块>10cm有恶性可能,然而,单纯囊性无症状的囊肿也可以期待治疗。既往来看,无症状包块如果>6cm,有增加扭转风险以及恶性可能,应考虑手术。研究认为,包块>6cm扭转的风险较<6cm的增加3倍。包块>15cm的恶性可能较<6cm的高12倍。直径介于6-15cm的恶性可能与<6cm的风险相差不大。
如患者有意愿期待治疗,应告知其以下风险:扭转(10%)、破裂(2%)、或潜在恶性可能(1-9%)。
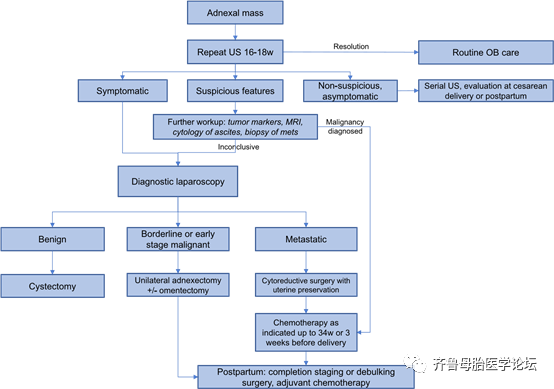
图1 妊娠合并附件区包块处理流程
3.良性卵巢包块
良性卵巢包块的疾病种类很多,与非孕期相似,但也包括妊娠特发。
成熟性畸胎瘤是最常见的生殖细胞肿瘤,超声通常表现为单房、混合回声(脂肪、实性成分和钙化组织),与其他良性囊肿不同,成熟性畸胎瘤通常贯穿整个孕期很少增大。
子宫内膜异位囊肿通常为低回声均质包块。表现为多房、缺少其他可疑征象(内部血流丰富或附壁结节)。病例系列研究发现,子宫内膜异位囊肿在孕期24%增大,27%稳定,34%减小,15%消失,只有10%需要孕期囊肿切除。
如果包块考虑为良性,可以期待治疗,但如有症状(扭转或破裂)多数需要干预。
4.妊娠特发卵巢包块
黄体瘤于1965年首次被描述,是一种滤泡膜黄体细胞良性增生反应,可增大至15 cm,双侧占20%。表现为多个边界清楚的实性结节。肉眼观为棕黄色也可能为黑色。黄体瘤与睾酮和其他雄激素的升高相关,在孕期后半段会引起孕妇多毛症或男性化。大约一半女胎可能会受母亲雄激素水平影响而出现男性化表现。尽管黄体瘤表现可疑恶性,但分娩后会自发消退,因此无需手术。
卵泡膜黄素化囊肿表现为多房薄壁囊肿,hCG水平升高时可能发生(如多胎妊娠、葡萄胎)。通常在产后自然消失,如出现急症情况才考虑手术。
5.恶性卵巢肿瘤
孕期卵巢癌分期参照FIGO分期。
5.1恶性生殖细胞肿瘤
恶性生殖细胞肿瘤(MGCT)是妊娠期最常见的卵巢恶性肿瘤。无性细胞瘤又是妊娠期最常见的MGCT,约占38%,其次是卵黄囊瘤(30.4%)。MGCTs特征为单侧、生长迅速,有10%的无性细胞瘤为双侧。
AFP和LDH升高是MGCT典型的生化改变。AFP产生于卵黄囊、胎肝及消化道。孕期明显升高应考虑MGCT或肝癌可能。LDH1、LDH2在无性细胞瘤出现特异性升高。除子痫前期LDH升高外,一般情况下妊娠期稳定在正常范围。
大多数MGCT均能早期诊断,手术方式为单侧附件切除保留妊娠子宫及对侧附件。很少需要完全切除双侧输卵管卵巢,甚至肉眼可见双侧受累。对于IA期无性细胞瘤或IA-B期1-2级未成熟畸胎瘤应行完全手术分期,包括盆腔+腹主动脉旁淋巴结切除。如果无肉眼或镜下转移可以不用化疗。对于其他MGCT组织类型,单侧附件切除包括肉眼可见转移病灶满意切除后,推荐辅助化疗。对于IC期、3级未成熟畸胎瘤和IB-IC期无性细胞瘤是否需要辅助化疗尚存争议,现有资料建议密切随访。
化疗方案采用BEP方案。文献报道孕晚期化疗并未导致明显胎儿畸形。除I期无性细胞瘤和未成熟畸胎瘤外,MGCT在化疗终止后生长迅速易于复发,因此系统治疗不能延迟。
5.2性索间质肿瘤
Sertoli-Leydig和颗粒细胞瘤仅占卵巢肿瘤的2-3%,妊娠期罕见。生物学行为与非孕期相似,表现为早发现,病程缓慢,低级别。
抑制素是一种由颗粒和Leydig细胞产生的糖蛋白,颗粒细胞肿瘤通常升高。在两种亚型中,抑制素B主要由颗粒细胞分泌。抑制素在整个妊娠期通常稳定在正常范围内,但子痫前期抑制素A可能升高。据一项文献对46例妊娠合并性索间质肿瘤的报道发现颗粒细胞瘤最常见占22.0%,其次是卵泡膜细胞瘤(18.6%)和Sertoli-Leydig细胞瘤(8.5%)。26.1%的患者有男性化表现。大多数(76.1%)患者诊断为I期,64.9%的患者肿瘤<15 cm。活产率为78.3%,足月出生率为60.9%。孕妇和非孕妇的总生存率相似。孕妇及胎儿严重不良事件占41.3%,其中腹腔出血休克6例(13.0%),严重高血压病4例(8.7%)和孕产妇死亡3例(6.5%)。45例中有36例在妊娠期间手术治疗,其中25例保留胎儿。大多数病例行单侧附件切除(80.4%);子宫切除术占13.6%,淋巴结切除术占6.5%。胎儿丢失1例;有3例IUFD,1例死产和1例新生儿死亡。
5.3交界性卵巢肿瘤
交界性肿瘤是妊娠期最常见卵巢肿瘤之一,三分之一的交界性肿瘤发生在40岁以下女性。在一项对40例患者的回顾性研究发现,36例在妊娠期接受手术治疗,22例为孕中期,剖宫产时只有4例。剖腹手术多于腹腔镜,并且大多数接受了单侧输卵管卵巢切除。平均肿瘤大小为12.1cm。在接受重新评估手术的21例患者中,大多数在产后(67%)或在剖宫产时(24%)进行,有5例(24%)分期升高。
组织学和临床表现,妊娠期交界性肿瘤通常表现为侵袭行为包括腹膜种植、微浸润,上皮内癌和微乳头特征。在上述病例回顾中,有41%的浆液性交界性肿瘤中发现了微乳头状特征。有文献报道,妊娠期交界性肿瘤少部分患者在产后再分期手术时侵袭性组织特征消失,这可能表明侵袭性表现可能是短暂的,与妊娠生理有关。
5.4上皮性卵巢癌
妊娠期上皮性卵巢癌(EOC)极为罕见。Blake等报道了1955年至2013年间妊娠期合并EOC 105例。组织学分类浆液性癌占最大比例(47.6%),其次是粘液性(27.6%)和子宫内膜样癌(10.5%)。近一半在早孕期确诊(45.3%),78例活产(81.3%),其中41例足月产(57.7%)。手术主要在孕中期进行(43.0%),最常见的是单侧附件切除术(63.4%)。妊娠期子宫切除16例(15.8%),大网膜切除术为21例(20.8%)。
CA125值通常在孕早期升高,孕中期恢复正常,维持低水平至分娩。尽管少见,但孕晚期在无恶性肿瘤时CA125也可能升高。CEA是黏液腺癌标志物,在正常妊娠晚期可升高,但通常保持在正常范围内。
超声或MRI表现可疑恶性的需要病理诊断,可通过手术探查或腹水取样,胸腔积液(如有)和/或转移性病灶取样。
一旦诊断上皮性卵巢癌,应进行合适的治疗。多学科会诊,包括妇科肿瘤、新生儿、病理、麻醉及母胎医学。初次肿瘤细胞减灭术与新辅助化疗取决于诊断时的胎龄,继续妊娠的意愿,疾病程度以及母体的敏感度。妇科肿瘤学会(SGO)建议所有诊断为卵巢癌,输卵管癌或原发性腹膜癌的女性,无论其家族史如何,都应接受遗传咨询,并提供家系遗传检测。如果家系检测阴性,则应进行BRCA1 / 2体细胞突变检测和同源重组缺陷检测。
5.4.1细胞减灭术
对于在孕早期诊断为转移性上皮性卵巢癌的患者,肿瘤治疗不应延迟。建议进行减瘤手术,包括妊娠子宫切除术,然后进行辅助化疗。
当上皮性卵巢癌在中孕期诊断或附件包块探查做出诊断时,术中应切除所有可见病灶同时避免触碰子宫减少对子宫的激惹。中晚孕期可以安全地进行以铂类或紫杉醇为主的化疗。剖宫产时或产后进行间期肿瘤细胞减灭术。
5.4.2保留生育功能手术
尽管保留生育能力的手术并不是上皮性卵巢癌的标准治疗,但回顾性证据表明,对于某些人群可能也是一种选择。回顾性研究对40岁以下的IA期或单侧IC期上皮性卵巢癌,组织学类型为浆液性,粘液性或透明细胞的妇女进行单侧输卵管卵巢切除术并保留对侧卵巢和子宫,与接受全面分期的患者相比,死亡风险并没有增加。但应谨慎解释这些数据,因为没有前瞻性研究对这种处理进行研究,也没有孕妇包括在内。
5.4.3新辅助化疗
SGO和ASCO制定了晚期卵巢癌新辅助化疗指南。虽然没有针对孕妇的明确建议,但围手术期高风险和/或不太可能做到满意的肿瘤细胞减灭应接受新辅助化疗。因此,在妊娠中晚孕期可以考虑对孕妇进行新辅助化疗。实体肿瘤反应评估标准(RECIST)指南1.1版和连续CA125应用于追踪肿瘤反应。
5.4.4上皮性卵巢癌化疗
早孕期禁止化疗,化疗药物有致畸作用。目前证据表明中晚孕期化疗是相对安全的,但仍需进一步研究随访妊娠期接受化疗胎儿的长期影响。
5.4.5 贝伐单抗与PARP抑制剂
近年来,抗血管生成药物和多ADP核糖体聚合酶(PARP)抑制剂已被证明可显著延长初诊和铂敏感性复发性晚期EOC的无进展生存期。贝伐单抗是人源化的单克隆抗体,其靶向血管内皮生长因子(VEGF)配体并阻止与VEGF受体的结合,在人类妊娠中的作用尚不清楚。但VEGF途径在维持黄体和羊水调节中发挥作用。动物实验表明干扰VEGF信号传导可诱导高血压和蛋白尿等子痫前期症状。妊娠期间应避免使用抗血管生成剂。
同样,也没有关于妊娠期使用PARP抑制剂的资料。在小鼠模型中,PARP1的上调对于胚胎植入至关重要。但对PARP抑制作用已被证明可以预防大鼠子痫前期内皮功能障碍和高血压的进展。尽管如此,由于缺乏证据,在妊娠期间应避免使用PARP抑制剂。






 2020
2020 