宫颈癌是女性生殖系统致死率居第2位的恶性肿瘤。现已明确高危型人乳头瘤病毒(HR-HPV)的持续感染是引起宫颈癌及其癌前病变的必要条件和首要因素。目前宫颈癌治疗后疾病的随访多采用妇科检查、CT或PET-CT及宫颈阴道细胞学检查。但是有研究认为,由于盆腔放疗等因素的影响,宫颈阴道细胞学检查检出率很低,因此宫颈阴道细胞学检查在宫颈癌治疗后随访中的作用日益受到质疑。目前HR-HPV检测在宫颈癌的筛查方面应用较多,而关于HR-HPV检测在宫颈癌治疗后随访中的应用研究较少。因而本研究拟通过回顾性分析189例宫颈癌患者的临床资料,探讨宫颈癌治疗后HR-HPV转阴与宫颈癌预后的关系。
1、资料与方法
1.1 临床资料 收集2011年1月至2012年12月在首都医科大学附属北京妇产医院治疗的宫颈癌患者。纳入条件:(1)经病理确诊为宫颈癌,已经依据美国国立综合癌症网络(NCCN)宫颈癌指南接受手术或放、化疗(2)患者治疗前HR-HPV为阳性且分型明确。(3)无HPV疫苗接种史。(4)影像学检查证实无远处转移。排除标准:(1)因各种原因未治疗或未规范治疗。(2)治疗前HR-HPV为阴性或不明确。(3)失访患者及未按规定定期随访者。(4)既往患有其他恶性肿瘤者。本研究中符合以上纳入条件者共194例,失访3例,未按规定定期随访者2例,最终189例患者纳入本研究。其中宫颈鳞癌173例,腺癌16例。Ⅰ期患者56例,Ⅱ期97例,Ⅲ期36例。患者年龄为25~79(52±11)岁。收集189例患者的临床病理资料。
1.2 治疗方案与随访 按FIGO 2009临床分期,ⅠA1期行筋膜外全子宫切除术;ⅠA2期行次广泛子宫切除术加盆腔淋巴结切除术;ⅠB1和ⅡA1期及部分ⅠB2和ⅡA2期患者采用广泛性子宫切除术加盆腔淋巴结切除术,术后有复发高危因素者采用辅助同步放化疗;部分ⅠB2和ⅡA2期直接采用同步放化疗;ⅡB及ⅡB期以上行同步放化疗。接受手术治疗的患者31例,接受手术+同步放化疗的患者59例,接受同步放化疗患者99例。患者均未行干扰素、微波、冷冻等后续治疗。所有患者治疗后均长期随访,第1~2年随访每3个月复查1次;第3年每6个月复查1次。每次复查均行细胞学检测,每半年行HPV检测,如HR-HPV转阴或患者诊断为复发,则不再行HR-HPV检测。随访截止至2015年12月,本研究只取前3年随访结果。
1.3 复发及转移的诊断 放疗后复发是指宫颈癌经放射治疗后局部肿瘤消失,经过一段时间(放疗结束后至少3个月)宫颈创面完全愈合后,于盆腔内或远处又发现肿瘤称为复发。手术后复发指宫颈癌经广泛性手术彻底切除,且手术标本切缘无肿瘤,术后又出现肿瘤(手术6个月以后),则称术后复发。转移又称远处复发,指盆腔外全身不同部位的肿瘤转移。最终确诊依据病理组织学检查及辅助检查。
1.4 高危型人乳头瘤病毒DNA酶切信号放大法(Cervista® High-risk HumanPapilloma Virus DNA,Cervista HR-HPV DNA) Cervista HR-HPV DNA是基于专利Invader酶切信号放大技术,检测宫颈口脱落细胞中国际癌症研究署(IARC)指定的14种高危型HPV DNA核苷酸序列并分为A5/A6、A7及A9组。所有检测步骤及结果判读均由本院病理科严格按照试剂盒说明书进行。
1.5 统计学方法 采用SPSS 17.0软件进行统计学分析,计量资料采用t检验,计数资料采用χ2检验,HPV检测的敏感度与特异度采用诊断试验的四格表进行评价。P<0.05为差异有统计学意义,α=0.05。
2、结果
2.1 宫颈癌患者治疗后HR-HPV转阴与预后关系 189例宫颈癌患者接受治疗后,存活3年以上患者161例,3年内死亡28例;HR-HPV转阴152例,持续阳性37例。HR-HPV转阴情况与宫颈癌患者3年生存率及复发关系见表1。可见宫颈癌治疗后HR-HPV是否转阴对3年生存率及疾病复发均有统计学意义(P<0.05),HR-HPV持续阳性的患者复发率高,3年生存率低。
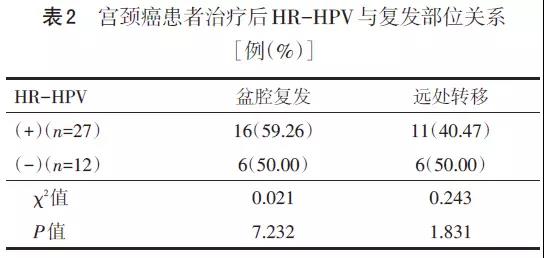
2.2 复发的一般情况及HR-HPV对复发部位的影响 治疗后复发患者共39例。盆腔复发22例,远处转移17例。其中肺转移8例(47.06%),锁骨上淋巴结转移5例(29.41%),骨转移3例(17.65%),肝转移1例(5.88%)。患者平均年龄58.5岁。复发发生在2年内29例(74.36%),发生在第3年10例(25.64%),平均复发时间1.76年。复发部位与HPV转阴关系见表2。HR-HPV是否转阴对盆腔复发有统计学意义(P<0.05),HPV持续阳性患者盆腔复发可能性大。而HR-HPV转阴情况对远处转移无统计学意义(P>0.05)。因而HR-HPV持续阳性增加局部复发的危险,但并不增加远处转移风险;HR-HPV阴性也不能杜绝局部复发与远处转移。
2.3 HPV及细胞学检测对宫颈癌复发评价的灵敏度、特异度分析 通过诊断试验的四格表分析得出HPV和细胞学检测对宫颈癌复发的评价灵敏度分别为72.97%和57.50%(P=0.017),特异度分别为92.11%和89.26%(P=0.318),符合率分别为88.36%和82.54%。可见与细胞学检测相比,HR-HPV的灵敏度及特异度均较高,灵敏度差异有统计学意义(P<0.05),特异度差异无统计学意义(P>0.05)。
3、讨论
在宫颈癌及其癌前病变的筛查过程中,由于假阳性率及假阴性率较高,单独细胞学检查应用越来越少。而HPV检测与细胞学检查联合应用则成为宫颈癌最好的筛查手段。在宫颈癌及其癌前病变治疗后的随访过程中,临床上通常采用妇科检查、宫颈阴道细胞学检查、CT或PET-CT检查。但是越来越多的研究发现,宫颈阴道细胞学检查在宫颈癌治疗后的随访中检出率很低。特别是在盆腔放疗后的患者,由于宫颈细胞对放疗的变化,使细胞学结果准确性降低。因而近年来,有学者建议对于盆腔放疗后的宫颈癌患者不应使用细胞学检查来监测复发。
鉴于HPV检测在宫颈癌筛查中应用越来越广泛,一些研究认为宫颈癌治疗后也应采用HPV检测。但是目前尚缺乏大型的研究证实其评价宫颈癌治疗后预后的有效性。目前国内外关于宫颈上皮内瘤变(CIN)治疗后HPV的监测相关文献较多,而宫颈癌治疗后HPV监测的文献较少。
因此本研究主要对宫颈癌治疗后HR-HPV转阴情况及预后关系进行研究。Cervista HR-HPV检测法是采用惟一通过FDA认证的拥有内部质控技术的产品,能有效进行宫颈病变的筛查,并指导后续的随访管理。有资料表明,HR-HPV E6/E7mRNA检测敏感性和Cervista HR-HPV检测法相似,但是其特异性较高。但我院开展HR-HPV E6/E7mRNA检测较晚,因而我们采用Cervista HR-HPV检测法。本研究认为,HR-HPV检查是宫颈癌治疗后监测复发的一项有效方法。HR-HPV是否转阴对3年生存率及疾病复发率有统计学意义(P<0.05),HR-HPV持续阳性的患者复发率高,3年生存率低,预后较差。有研究认为在HPV阳性的患者中,若HPV的病毒类型发生变化,即原来感染的HPV消退,又感染其他类型的HPV,那么宫颈癌将不会复发,同样HPV转阴的患者也不会复发。我们分析了39例宫颈癌复发患者的复发部位与HR-HPV的关系,发现HPV是否转阴对盆腔复发有统计学意义(P<0.05),而对远处转移无统计学意义(P>0.05)。因而HR-HPV持续阳性增加局部复发的危险,但并不增加远处转移风险;同时和上述其他研究不同的是本研究中HR-HPV阴性也不能杜绝局部复发与远处转移,这可能与残端细胞采样数量以及病毒量等因素有关。
本研究中HPV和细胞学检测对宫颈癌复发的评价的灵敏度分别为72.97%和57.50%(P=0.017),特异度分别为92.11%和89.26%(P=0.318),符合率分别为88.36%和82.54%。较高的灵敏度、特异度及符合率均提示HPV DNA检测是监测宫颈癌治疗复发情况的一个好方法。在本研究中,复发发生在2年内29例(74.36%),发生在第3年10例(25.64%),平均复发时间1.76年。说明至少在宫颈癌治疗后前2年进行HR-HPV监测是有必要的。Costa等的研究认为,CIN2~3治疗后HR-HPV检测(95%)和细胞学检测(70%)相比敏感度更高。在宫颈原位腺癌的保守治疗后,HR-HPV检测联合细胞学检测能在第1次随访中检测到持续存在的病变的敏感度为90%,并在第2次随访中将敏感度提高到100%。Arbyn等通过Meta分析发现,CIN治疗后HPV DNA阳性和细胞学阳性预测复发CIN敏感度分别为95%和70%,特异度分别为75%和78%,敏感度差异有统计学意义,特异度差异无统计学意义。而两者联合起来敏感度高达96%,特异度高达81%,是最佳监测方法。但是有研究认为,因为HPV并不能识别是新发感染还是继续存在,因而和敏感度相比,特异度较低。但是本研究中敏感度和特异度均较高,可能是由于样本量的原因,故还需大样本研究加以证实。
对于HR-HPV检测作为宫颈癌治疗后的监测方法,有学者对经济效益问题提出质疑,认为会增加医疗费用。但是Agapova等认为,宫颈细胞学检查联合HPV DNA检查会增加一次检测的费用,经过长达12年的随访分析发现,联合检查在3年以后便可节约大量成本。其原因可能是Kitchener等提出的相比于目前的细胞学检查,HPV DNA检查作为筛查手段,可以使筛查的间隔时间延长并提高安全性,从而节约成本效益。
总之,本文研究认为,宫颈癌治疗后HR-HPV检测可以作为一个好的监测复发的手段。因此宫颈癌治疗后进行HR-HPV检测有可能是有必要的。但是由于本文是回顾性研究且样本量较少,关于HR-HPV基因型检测对预后的进一步影响及社会长期经济效益方面研究不足,因此还需要多中心、大样本的前瞻性研究加以深入探讨,以提高诊断的准确性。(参考文献略)






 2020
2020 